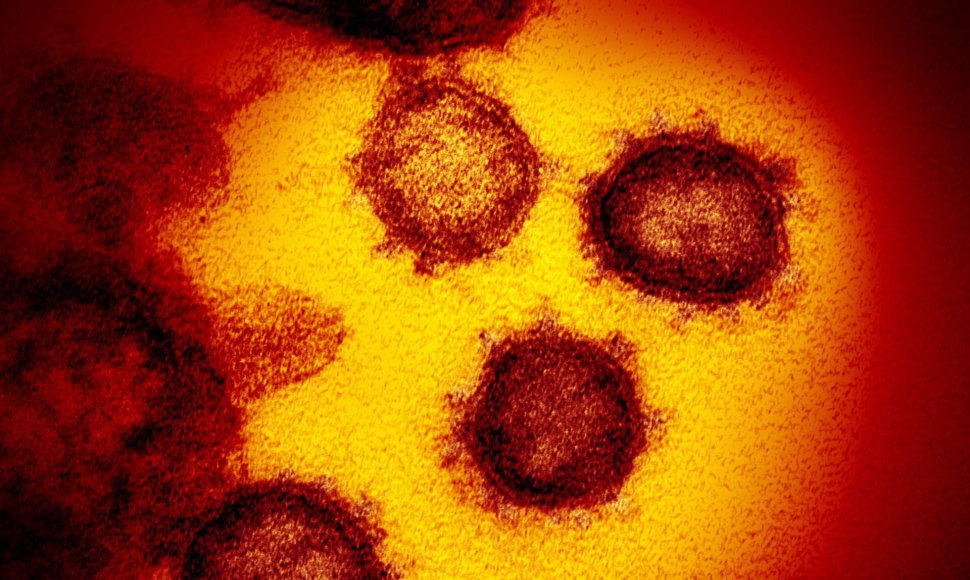
Ar virusai tikrai gyvi?
Kalbant moksline kalba, virusai priskiriami mažiems, labai paprastiems mikroorganizmams, kurie netgi neturi ląstelinės struktūros, skirtingai nuo visų kitų sudėtingesnių organizmų. Juos sudaro genetinė medžiaga – DNR (deoksiribonukleorūgštis) arba RNR (ribonukleorūgštis) tipo molekulės, kurias gaubia baltyminis apvalkalas. Labiausiai paplitę žmogaus virusai yra RNR virusai, tarp kurių – ir šiuo metu daug bėdų mums keliantis SARS-CoV-2 virusas.
Kad virusai pasidaugintų, jie būtinai turi patekti į gyvą organizmą ir užkrėsti jo ląsteles.
Kad virusai pasidaugintų, jie būtinai turi patekti į gyvą organizmą ir užkrėsti jo ląsteles. Dėl šios priežasties mokslininkai iki šiol diskutuoja, ar virusus galima priskirti gyvajam pasauliui.
„Kadangi jie neturi ląstelinės struktūros, negali sintezuoti savo baltymus ir save pasidauginti patys, jiems būtinai reikalinga gyva ląstelė. Taigi, jeigu mes gyvybe laikysime tai, kad organizmas būtinai turi turėti ląstelinę struktūrą su visais pasidauginimui reikalingais elementais, virusai šio kriterijaus neatitinka. Tačiau jeigu gyvybe įvardinsime kaip nukleorūgštis, šį reikalavimą jie atitinka. Visgi, kol kas virusai lieka priskirti prie negyvojo pasaulio“, – aiškino T.Kačergius.
Taip pat yra bent keletas hipotezių, aiškinančių, kaip virusai atsirado. Pasak vienos iš jų, virusai – tai genetiniai elementai, galintys judėti iš vienos ląstelės į kitą ląstelę ir koegzistuojantys kartu su savo „šeimininku“ – gyvu organizmu. Manoma, kad evoliucijos eigoje virusai, kaip genetiniai elementai, sugebantys judėti iš vienos genomo vietos į kitą genomo vietą, ilgainiui prisitaikė judėti ir iš vienos ląstelės į kitą. Tai suteikė jiems mobilumo bei daugiau galimybių pasidauginti. Dar vėliau, evoliucionuojant organizmams, virusai įgavo gebėjimą pasigaminti sau baltymus, iš kurių jie suformavo apvalkalą, dengiantį genetinę medžiagą ir tuomet jau galėjo judėti ne tik iš vienos ląstelės į kitą, bet ir peršokti iš vieno organizmo į kitą.
„Kita hipotezė aiškina, kad tai buvę organizmai, kurių sandara regresavo taip, kad jie virto baltyminiu apvalkalu padengtais genetiniais elementais, gebančiais užkrėsti kitas ląsteles. Trečioji hipotezė aiškina, kad evoliucijos eigoje pirmiausiai atsirado virusai – paprasčiausi organizmai, kurie gebėjo padauginti savo genetinę medžiagą. Vėliau šie genetiniai elementai įgavo savybę sintezuoti baltymus, dėl ko jau galėjo atsirasti ir sudėtingesnės struktūros. Tačiau kai kurie mikroorganizmai virusų, galinčių užkrėsti kitus organizmus, pavidalu taip ir liko savo pirminėje stadijoje“, – pasakojo pašnekovas.
Kodėl virusai tokie užkrečiami
Išgyventi virusams padeda tai, kad jie yra labai maži (nanometrų dydžio), vadinasi, labai „landūs“.
„Jie lengvai praeina pro įvairius fizinius barjerus, taip pat ir gyvo organizmo barjerus, organizme prisitvirtina prie ląstelėje esančių receptorių ir tokiu būdu patenka į ją, kad pasidaugintų. Tuos pačius receptorius gali turėti tiek žmogaus, tiek gyvūnų organizmai. Tuomet virusas gali peržengti rūšinį barjerą – iš gyvūno organizmo peršokti į žmogaus organizmą, kaip atsitiko ir su šiuo koronavirusu. Kitas panašus pavyzdys – gripo virusas, kuris taip pat gali peržengti rūšinį barjerą. Tačiau yra virusų, kurie to padaryti negali, pavyzdžiui, paprastosios pūslelinės (herpes simplex) virusas būdingas tik žmonėms“, – teigė T.Kačergius.
Viruso užkrečiamumas priklauso nuo to, kokiu keliu jis perduodamas. Sparčiausias – oro lašelinis kelias. Nusikosėjęs ar nusičiaudėjęs žmogus į orą paskleidžia daug lašelių, kuriuose yra virusų. Kitas žmogus įkvepia tuos lašelius ir užsikrečia. Virusai prisitaiko parazituoti toje organizmo vietoje, kurioje yra receptorių, prie kurių jie gali prisitvirtinti, pavyzdžiui, viršutiniuose kvėpavimo takuose ar kituose organuose. Yra virusų, kurie plinta tik per kraują, limfą ir kitus organizmo skysčius. Tačiau toks virusų plitimo kelias nėra labai spartus, palyginti su oro lašeliniu keliu.
Patekę į organizmą, virusai pasidaugina ląstelėje ir išeina iš jos, suplėšydami ją dengiančią membraną. Dėl to ląstelė žūsta. Taigi mes susergame todėl, kad suardomi mūsų organizmo audiniai, kuriuose „apsigyveno“ virusas, o kartu sutrikdoma tų organų funkcija.
Susergame todėl, kad suardomi organizmo audiniai, kuriuose „apsigyveno“ virusas, o kartu sutrikdoma tų organų funkcija.
Kodėl vieni žmonės suserga, o kiti – ne
Kai virusas patenka į organizmą, jis atpažįstamas kaip svetimkūnis, todėl natūralu, kad organizmas pradeda su juo kovoti. Pirmiausiai kova vyksta pačios ląstelės lygyje, t. y. molekuliniame lygyje.
„Kadangi virusai yra nedideli genetiniai elementai, jie užveda ląstelėje patį pirmą gynybos mechanizmą – pradedamos gaminti cheminės medžiagos, interferonai, kurios sužadina ląstelėse vadinamąją antivirusinę būklę. Tai reiškia, kad ląstelėse suaktyvinama tam tikrų fermentų sintezė ir šie fermentai pradeda ardyti viruso genetinę medžiagą. Tai pirmasis gynybinis mechanizmas. Po jo įsijungia kiti mechanizmai – stimuliuojamas pats imunitetas, pirmiausiai nespecifinis, o vėliau – ir specifinis: pradedami gaminti antikūnai, kurie neutralizuoja virusą, kol jis dar nepateko į ląstelę, taip pat T limfocitai – ląstelės „žudikės“, kurios sunaikina virusu užkrėstas ląsteles“, – teigė mokslininkas.
Kodėl vieni žmonės po sąlyčio su virusu suserga, o kiti – ne? Pasak pašnekovo, vienintelis paaiškinimas, kad žmogus turi tam virusui bent jau dalinį imunitetą. Net ir visiškai naujo SARS-CoV-2 viruso atveju.
Koronavirusų šeima yra labai didelė, šie virusai kasmet sukelia peršalimo ligas, kurios dažniausiai nėra sunkios. Ir visi šie virusai yra vieno genetinio medžio, todėl turi panašumų, išskyrus S baltymą, kurį turi išskirtinai tik SARS-CoV virusas ir naujasis SARS-CoV-2 virusas. Tačiau visi kiti baltymai labai panašūs.
Taigi, jeigu žmogus yra persirgęs paprasta koronavirusine infekcija, susiformuoja ląstelinis imunitetas: kai virusas patenka į organizmą, T limfocitai prisimena ir atpažįsta tam tikrus virusinius baltymus, todėl organizmas sėkmingai kovoja su virusu. Dėl to žmogus antrą kartą nesuserga, o jei serga, ligos forma yra gerokai lengvesnė.
„Jei nebūtų šio kryžminio imuniteto, sergamumas COVID-19 būtų labai didelis – gerokai didesnis nei dabar. Taip pat būtų labai didelis mirštamumas, nes tai visiškai naujas virusas, kuriam organizmas visiškai nepasiruošęs. Tačiau dėl persirgimo panašiais, sezoniniais koronavirusais, mūsų organizmas gali turėti imunitetą ir SARS-CoV-2“, – aiškino T.Kačergius.
Virusų mutacijos – ko laukti iš SARS-CoV-2?
Didžiausia problema, kad virusai nuolat keičiasi, mutuoja, dėl to gali pasikeisti jų baltymų struktūros ir jie tampa tik dalinai atpažįstami mūsų imuninei sistemai. Pavyzdžiui, tai ypač būdinga gripo virusui, todėl užsikrėsti gripu įmanoma kasmet. Taip pat pasirodė nerimą keliančių žinių ir apie SARS-CoV-2 mutacijas.
„Virusų mutacijos yra normalus dalykas. Jos visada buvo ir bus. Vienais atvejais jos susilpnina viruso infektyvumą, kitais atvejais padaro virusą „piktesnį“.
SARS-CoV-2 mutacijos registruojamos nuo pat pandemijos pradžios – jų suskaičiuojama daugiau nei 12 tūkst.
SARS-CoV-2 mutacijos registruojamos nuo pat pandemijos pradžios – jų suskaičiuojama daugiau nei 12 tūkst., tačiau jos nekeičia viruso funkcijos ar baltymų struktūros, todėl netraktuojamos kaip rimtos. Sunerimta tik dėl paskutinių mutacijų, kurios užregistruotos Jungtinėje Karalystėje ir Pietų Afrikos respublikoje, kadangi jos yra dauginės, t. y. aptinkamos visame viruso genome. Svarbiausia, kad dauginės mutacijos yra ir šio viruso S baltyme, įskaitant tą jo sritį, kuria virusas jungiasi prie kvėpavimo takų ląstelių receptorių. Dėl šios mutacijos labai padidėjo viruso infektyvumas.
Taip pat sunerimta, ar mutacija nesusilpnins vakcinos poveikio. Visgi vakcinos, kuriomis dabar vakcinuojama, yra pagamintos taip, kad jos stimuliuoja imuninį atsaką į visą S baltymą, todėl jų efektyvumas neturėtų susilpnėti. Net ir tuo atveju, jeigu efektyvumas šiek tiek susilpnėtų, vis tiek susidarytų bent jau dalinis imunitetas, kuris apsaugotų nuo sunkesnių ligos formų ir mirčių“, – aiškino pašnekovas.
Vakcinos, pasak mokslininko, yra vienas efektyviausių būdų valdant infekcines ligas – tiek virusines, tiek bakterines. Todėl vakcinų išradimas pelnytai laikomas vienu svarbiausių žmonijos medicinos laimėjimų, kurio jokiu būdu negalima menkinti. Jeigu nebūtų vakcinų, žmonės būtų masiškai išmirę nuo įvairių infekcinių ligų, daugelį kurių šiandien galime kontroliuoti.
Kita infekcinių ligų prevencijos priemonė – imuniniai serumai, kurie gali būti naudojami ne tik prevencijai, bet ir gydymui. „SARS-CoV-2 viruso atveju naudojamas serumas, pagamintas iš persirgusių žmonių kraujo, kuris suleidžiamas gydymo tikslais, jeigu sergama sunkia ligos forma. Taip pat serumus galima suleisti profilaktikos tikslais sveikiems žmonėms, kad jie nesusirgtų, tačiau trūkumas tas, kad imuniniai serumai veiksmingą apsaugą užtikrina iki dviejų, daugiausiai iki keturių savaičių, vėliau serume esantys antikūnai tiesiog pasišalina iš organizmo“, – teigė T.Kačergius.
Nors anksčiau būdavo dažnai pabrėžiama, kad nuo virusinių ligų vaistų nėra, šiuolaikinis mokslas jau yra sukūręs vaistų, kurie kovoja su kai kuriais virusais. Paprastai tai cheminės medžiagos, nukreiptos į tam tikrus viruso baltymus ir blokuojančios fermentus, reikalingus virusui pasidauginti ar trukdančios virusui prisitvirtinti prie receptorių ir patekti į ląstelę. Tokie vaistai yra nuo gripo viruso, nuo hepatito C viruso. Kuriami jie ir nuo SARS-CoV-2 viruso, tačiau kol kas dar jų teks palaukti.
Kuo įgimtas imunitetas skiriasi nuo specifinio
Sveikatos specialistai atkreipia dėmesį, kad norint visuomenėje suvaldyti COVID-19 pandemiją, paiskiepyti vakcina nuo koronaviruso turėtų bent 70 proc. populiacijos. Tik vakcina užtikrina specifinį imunitetą, apsaugantį nuo ligos.
Įgimtas imunitetas yra paveldimas, todėl kartais vadinamas genetiniu. Tokio imuniteto pavyzdys gali būti tai, kad žmogus neužsikrečia gyvūnų ar augalų ligų sukėlėjais (pvz., šunų arba galviju maru) ir neserga jų ligomis.
Įgytas imunitetas turi būdingą specifiškumą, t. y., jis yra jautrus kitų infekcinių ligų sukėlėjams. Imunitetas įgyjamas dviem būdais: persirgus tam tikra infekcine liga arba organizmą imunizuojant (vakcinuojant) nuo tos ligos. Paprasčiau kalbant, įgytas imunitetas būna natūralus (poinfekcinis) ir dirbtinis (povakcininis). Įgytas imunitetas yra aktyvus, nes telkiasi organizmo gynybinės jėgos: pasigamina specifinių antikūnų.
Įgytas natūralus ar dirbtinis imunitetas būna ne tik aktyvus, bet ir pasyvus. Jis susidaro, kai į organizmą patenka jau pasigaminusių antikūnų arba ląstelinių elementų iš kito imunitetą turinčio asmens. Tokį pasyvų natūralų imunitetą turi naujagimiai. Kūdikiai jį įgyja iš mamos dar būdami gimdoje, t. y., antikūnų jie gauna per mamos kraują. Pasyvus natūralus imunitetas naujagimiams gali būti perduotas ir per motinos pieną.
Įgytas pasyvus dirbtinis imunitetas būna tada, kai profilaktikos ar gydymo sumetimais suleidžiama imunizuoto (dažniausiai liga persirgusio) žmogaus ar gyvulio kraujo su jau ten esančiais antikūnais. Įgytas imunitetas genetiškai nepaveldimas. Jis gali apsaugoti nuo įvairių mikroorganizmų: bakterijų, virusų, parazitų, taip pat nuo toksinų. Taigi, įgytas imunitetas yra specifinis, nes antikūnai įgyjant imunitetą susiformuoja prieš konkrečius mikroorganizmus (pavyzdžiui, po gripo vakcinos – prieš konkretų gripo virusą).
Įgytas (specifinis) imunitetas yra neaktyvus tol, kol organizmas nesusiduria su antigenu, t. y., svetima organizmui medžiaga. Specifinis imunitetas aktyvuojamas, kai susergama. Organizmas tokiu atveju geba labai specifiškai atskirti skirtingus mikroorganizmus ir keičia imuninio atsako intensyvumą bei pasireiškimo greitį po pakartotino susidūrimo su antigenu (antrinis imuninis atsakas arba imuninė atmintis).