Viena iš šios sistemos dalių – humoralinio imuniteto ląstelės – gamina didelius baltymus, vadinamus antikūnais, kurie specifiškai prisijungia prie infekcijos sukėlėjo ir duoda signalą kitoms imuninėms ląstelėms jį sunaikinti. Antikūnai išlieka organizme kurį laiką persirgus infekcine liga. COVID-19 atveju, antikūnai gali išlikti 3-4 mėnesius, kai kuriems persirgusiems žmonėms iki 8 mėnesių ir ilgiau.
Kita dalis vadinama ląsteliniu imunitetu, kai pasigamina ląstelės, specifiškai atpažįstančios ir naikinančios užkrėstas ląsteles. Taip efektyviai stabdomas infekcijos plitimas organizme. Po persirgtos infekcijos dalis šių ląstelių virsta vadinamomis atminties ląstelėmis ir „miega“ mūsų imuninėje sistemoje, iki kol vėl susidursime su tuo pačiu sukėlėju.
Pirmą kartą patekus infekcijos sukėlėjui, šiam imunitetui susidaryti reikia laiko – bent kelių dienų nuo užsikrėtimo. Vyresnio amžiaus žmonėms šis procesas trunka ilgiau nei jauniems, todėl per tą laiką, kol susiformuoja specifinis imuninis atsakas, liga gali pažengti. Pasveikus ir susidūrus su tuo pačiu sukėlėju antrą kartą, kraujyje esantys antikūnai ir imuninėje sistemoje esančios ląstelės iš karto atpažįsta infekcijos sukėlėją, tarsi „prisimena“ savo kovą su juo ir pradeda kovoti nedelsiant.
Deja, kai kurios infekcinės ligos gali žmogui padaryti didelės žalos per trumpą laiką – per tą laiką tik besiformuojantis įgytas imunitetas nespėja apsaugoti organizmo nuo infekcinio sukėlėjo dauginimosi ir organų pažeidimų. Dalis tokių pacientų gali numirti ir nespėję suformuoti imuniteto ar suformavę jį per vėlai. Dažniausiai tai – sutrikusio imuniteto arba vyresnio amžiaus asmenys.
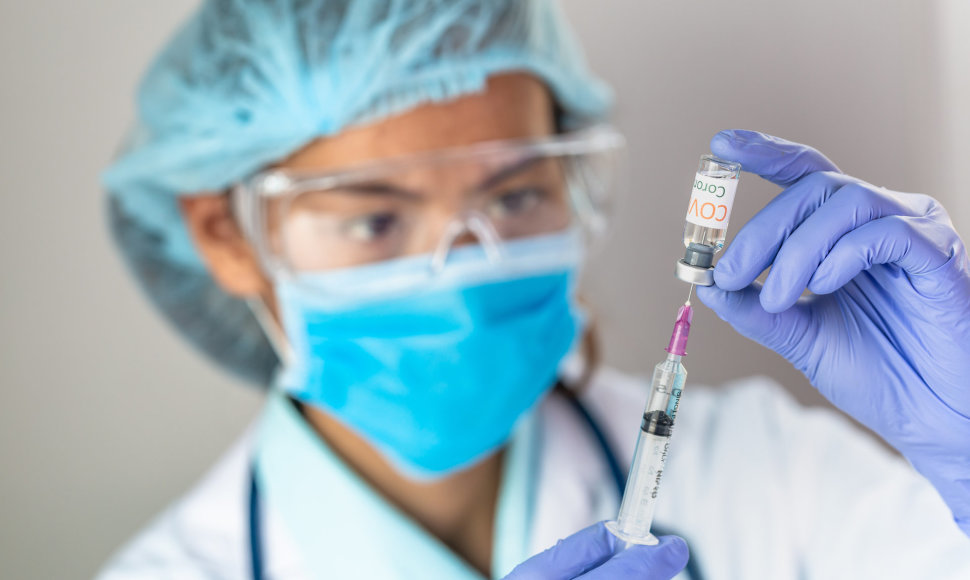
Vakcinų principas yra „supažindinti“ imuninę sistemą su infekciniu sukėlėju ir paruošti jį atremti pilnu pajėgumu, kai jis pateks į imuninę sistemą. Pakliuvus sukėlėjui, jis yra sunaikinamas, iki kol spėja išsivystyti ligos simptomai. Vakcina yra saugiausias būdas įgyti imunitetą prieš infekcinius sukėlėjus, nes sergant infekcine liga natūraliai, yra didelė ligos komplikacijų ar net mirties rizika. Tuo tarpu rinkoje naudojamos vakcinos yra saugios ir turi tik minimalią ir priimtiną nepageidaujamų reakcijų riziką.
Tokioms užkrečiamoms ligoms, kaip COVID-19, vakcina šiuo metu laikoma svarbiausia priemone, valdant pandemiją. Paskiepijus didelę dalį visuomenės, SARS-CoV-2 viruso plitimas gali būti suvaldytas iki pavienių atvejų populiacijoje. Šiuo metu manoma, kad COVID-19 liga išliks, tačiau esant efektyviai vakcinai ir tinkamoms skiepijimo apimtims, ateityje pandeminio jos plitimo bus galima išvengti.
Toks po vakcinacijos įgytas imunitetas žinomas kaip „bandos“ imunitetas, kai paskiepijus didžiąją dalį populiacijos, apsaugomi ir žmonės, negalintys įgyti imuniteto prieš tą ligą. Tai – asmenys, kurie dėl savo imuniteto sutrikimų negali skiepytis ar kuriems po skiepo nesusidaro efektyvus imunitetas. Todėl skiepydamiesi mes ne tik saugome save ir savo artimuosius, bet ir pažeidžiamus visuomenės narius.
Kokios būna vakcinos?
Gyvos susilpnintos. Įskiepijamas susilpnintas sukėlėjas ar jo dalys. Sveikam žmogui tokia silpna forma ligos nesukelia, bet susidaro efektyvus imunitetas prieš infekcijos sukėlėją, kai kurių vakcinų atvejais išliekantis visą gyvenimą. Ši vakcina nenaudojama žmonėms, turintiems įgytų ar įgimtų imuniteto sutrikimų, nes yra tikimybė, jog gali išsivystyti aktyvi ligos forma. Tokių vakcinų pavyzdžiai: MMR (tymai, kiaulytė, raudonukė), poliomielito vakcina.
Inaktyvuotos. Infekcijų sukėlėjai laboratorijos sąlygomis būna inaktyvuojami, arba nužudomi. „Negyvos“ dalelės, patekusios į organizmą, ligos sukelti negali, tačiau imuninė sistema išmoksta jas atpažinti. Tokių vakcinų pavyzdžiai: Gripo, pasiutligės, hepatito A vakcinos.
Rekombinantinės/subvienetinės. Vietoje viso infekcijos sukėlėjo, naudojama tik jo dalelė (subvienetas). Tam, kad ji aktyvuotų imuninę sistemą, reikalinga kartu su dalelėmis suleisti ir adjuvanto – įprastai aliuminio druskų. Kadangi vakcinoje nėra sukėlėjo, susidaro trumpesnis imuninis atsakas, lyginant su gyvomis susilpnintomis ar inaktyvuotomis vakcinomis. Tokių vakcinų pavyzdžiai: Gripo, HPV, hepatito B, pneumokoko, meningokoko vakcina.
Toksoidinės vakcinos. Šios vakcinos skirtos kovoti su ligomis, kurių metu bakterijos gamina vadinamus toksinus. Šie toksinai inaktyvuojami naudojant formaldehidą ir vandenį, vėliau saugiai įvedami vakcinos forma. Imuninė sistema išmoksta kovoti prieš šiuos toksinus, jei jie kada pakliūtų į organizmą. Tokių vakcinų pavyzdžiai: stabligės, difterijos vakcinos.
Nukleorūgščių vakcinos (DNR, RNR). Šiose vakcinose nėra infekcijos sukėlėjo. Vietoje jo, įskiepijama tam tikra nukleorūgščių seka, kuriai patekus į ląstelę, ląstelė pati pagamina infekcijos sukėlėjo dalelę ir imuninė sistema išmoksta ją atpažinti ir prieš ją kovoti. Šios vakcinos yra lengviau ir greičiau pagaminamos bei esant reikalui – paprasčiau pritaikomos prie infekcijos sukėlėjo genetinių pokyčių. Tokių vakcinų pavyzdžiai: Pfizer&BioNTech, Moderna, CureVac COVID-19 vakcinos.
Rekombinantinės vektorinės vakcinos. Šių vakcinų principas toks pats, kaip nukleorūgščių vakcinose, tačiau įvedimui į organizmą ir patekimui į reikalingas ląsteles yra naudojami vektoriai – kiti susilpninti virusai ar bakterijos, į kuriuos įvedus reikiamą RNR ar DNR fragmentą, jie įvedami į žmogaus organizmą. Tokių vakcinų pavyzdžiai: Ebolos viruso vakcina, AstraZeneca COVID-19 vakcina.
Kaip žinoti, ar vakcina yra saugi?
Eksperimentinė ir ikiklinikinė fazės. Vyksta laboratorijoje, tyrinėjami įvairūs vakcinų dizainai. Vienu metu vyksta daugelio junginių tyrinėjimas, kol randama vakcina, kurią galima perkelti į ikiklinikinę fazę. Jos metu vyksta vakcinos perkėlimas iš laboratorijos į klinikinę fazę, tiriama vaistinio preparato charakteristika, imunogeniškumas, saugumas testuojant gyvūnų modeliuose. Jei vakcina pasirodo saugi, duomenys įvertinami nacionalinės vaistų tarnybos ir vakcina po kruopštaus įvertinimo gali būti perkeliama į klinikinių studijų žmonėse fazę.
Klinikinės fazės. I fazės metu nedaug sveikų individų savanorių (įprastai iki 100) gauna vakciną. Šios fazės metu tiriamas saugumas, alerginės reakcijos, imunogeniškumas (gebėjimas aktyvuoti imuninę sistemą). Jei vakcina yra saugi, gerai toleruojama ir imunogeniška, ji pereina į II fazę, kurios metu vakciną gauna daugiau savanorių ir yra toliau vertinamas saugumas, nustatoma vakcinos dozė, dozavimo grafikas ir kiti svarbūs klinikiniai parametrai. Sėkmingai įveikusi II fazę vakcina yra tyrinėjama III klinikinėje fazėje.
Šios fazės metu dažniausiai naudojamas vakcinos/placebo modelis, tiriamieji paskirstomi į mažiausiai dvi grupes, iš kurių viena gauna tiriamąją vakciną, o kita – placebo arba kitą, rinkoje jau esančią, vakciną. Šios fazės metu lyginami abiejų grupių saugumo profiliai, bei vakcinos efektyvumas. Po III fazės vakcina, atitinkanti saugumo reikalavimus, gali būti patvirtinta ir pradėta naudoti nebe studijos sąlygomis. Dažnai po III fazės vyksta IV fazės klinikiniai tyrimai, kurių metu toliau kaupiami duomenys apie vakcinos nepageidaujamus poveikius ir efektyvumą.
Gamyba. Visų fazių metu vyksta vakcinos gamybos tobulinimas, atsižvelgiama į kitų vakcinos tyrinėjimo fazių duomenis, ieškoma saugiausio, efektyviausio ir priimtiniausio „recepto“.
Koks šiuo metu naudojamu SARS-CoV-2 vakcinų efektyvumas ir kokios šalutinės reakcijos?
Pagreitintu būdu FDA ir EMA patvirtinta Pfizer&BioNTech vakcina (mRNR) – III fazės galutiniai duomenys
18 801 asmenų gavo vakciną ir 18 785 – fiziologinį skystį (placebo). 2 dozė buvo skirta praėjus 21 dienai nuo 1 dozės. Vidutinis stebėjimo laikas buvo 2 mėnesiai po 2 vakcinos/placebo dozių.
Saugumo profilis. Dažniausi šalutiniai reiškiniai tęsėsi iki kelių dienų: skausmas injekcijos vietoje, nuovargis, galvos skausmas, raumenų, sąnarių skausmai, šaltkrėtis ir karščiavimas. Daugiau žmonių šalutiniai reiškiniai pasireiškė po antros dozės. Viso fiksuotos 6 mirtys: 2 vakcinos grupėje (1 nuo arteriosklerozės ir 1 nuo širdies sustojimo) ir 4 placebo grupėje (2 nuo nežinomų priežasčių, 1 nuo hemoraginio insulto ir 1 nuo širdies infarkto).
Efektyvumas. Per stebėjimo laikotarpį užfiksuota 170 infekuotumo SARS-CoV-2 atvejų: 162 placebo grupėje ir 8 vakcinos grupėje. Vakcinos efektyvumas yra 95 proc. praėjus 28 dienoms po antrosios dozės. Jis nesiskyrė tarp skirtingo amžiaus, rasės, lyties, etninės demografinės padėties. Vyresnių nei 65 metų grupėje vakcinos efektyvumas 94 proc..
Kaip ir įprastu atveju, „Pfizer&BioNTech“ įpareigotos toliau rinkti vakcinos saugumo duomenis jau praėjus vakcinos registraciją.
Viso dalyvavo 30 000 tiriamųjų. 2 dozė buvo skirta praėjus 28 dienoms nuo 1 dozės. Stebėjimo laikas buvo bent 2 mėnesiai po 2 vakcinos/placebo dozių.
Saugumo profilis. Dažniausi šalutiniai reiškiniai buvo lengvo-vidutinio laipsnio. 3 laipsnio (rimti) šalutiniai reiškiniai (pasireiškę bent 2 proc. tiriamųjų): po pirmos dozės – skausmas injekcijos vietoje (2,7 proc.), po antros dozės – nuovargis (9,7 proc.), raumenų skausmai (8,9proc.), sąnarių skausmai (5,2 proc.), galvos skausmas (4,5 proc.), skausmas injekcijos vietoje, raudonumas injekcijos vietoje (2 proc.).
Efektyvumas. Per stebėjimo laikotarpį užfiksuota 196 infekuotumo SARS-CoV-2 atvejų: 185 placebo grupėje ir 11 vakcinos grupėje. Vakcinos efektyvumas yra 94,1 proc. praėjus 2 mėnesiams po antrosios dozės. Sunki ligos forma pasireiškė 30 tiriamųjų placebo grupėje ir nei vienam – vakcinos grupėje.
Tyrimų fazėje esanti „AstraZeneca“ vakcina – III fazės preliminarūs duomenys
Standartinės dozės grupėje 4 400 tiriamųjų gavo tiriamą vakciną ir 4 455 – kontrolinę vakciną (konjuguota meningokoko A, C, W, Y vakcina arba fiziologinis tirpalas).
Mažesnės dozės grupėje 1 367 tiriamųjų gavo tiriamą vakciną ir 1 374 – kontrolinę vakciną (konjuguota meningokoko A, C, W, Y vakcina arba fiziologinis tirpalas).
2 dozė buvo skirta praėjus 32-91 dienai nuo 1 dozės (COV001 grupėje mediana 69 dienos; COV002 grupėje mediana 84 dienos; COV003 mediana 36 dienos). Stebėjimo laikas buvo bent 2 mėnesiai po 2 tiriamosios vakcinos/kontrolinės grupės dozių.
Saugumo profilis. Rimti nepageidaujami reiškiniai pasireiškė 168 tiriamųjų: 79 tiriamojoje grupėje ir 89 – kontrolinėje grupėje (gavusioje konjuguotą meningito vakciną arba fiziologinį tirpalą). Viso fiksuoti 175 rimti nepageidaujami reiškiniai, iš kurių 3 galimai susiję su tiriamąja vakcina arba kontroline – meningito konjuguota – vakcina. 1 tiriamajam tiriamosios vakcinos grupėje išsivystė skersinis mielitas. 1 tiriamajam kontrolinėje grupėje išsivystė hemolizinė anemija (galimai asocijuota su meningito konjuguota vakcina, reakcija aprašyta ir anksčiau). 1 tiriamajam pasireiškė karščiavimas virš 40°C, praėjęs savaime (kuriai grupei tiriamasis priklausė, kol kas neatskleista).
Efektyvumas. Per stebėjimo laikotarpį užfiksuota 131 infekuotumo SARS-CoV-2 atvejų: 101 placebo grupėje ir 30 vakcinos grupėje. Vakcinos efektyvumas buvo 70,4 proc. praėjus 14 dienų po antrosios dozės: standartinės dozės grupėje 62,1% ir mažesnės dozės grupėje 90,0 proc. Praėjus bent 21 dienai po 1 dozės, į ligoninę dėl COVID-19 pakliuvo 10 tiriamųjų, iš kurių 2 sirgo sunkia ligos forma ir 1 tiriamasis mirė. Visos 10 hospitalizacijų stebėtos kontrolinėje grupėje.
iRNR (angl. mRNA) vakcinos
Informacinės RNR (iRNR, angl. messenger RNA, mRNA) vakcinos yra paskutinių kelių dešimtmečių technologinio progreso rezultatas. Pirmasis iRNR vakcinos bandymas buvo atliktas dar 1990 metais pelėse. Tačiau iki šiol, nors ir intensyviai tyrinėjamos, šio tipo vakcinos nebuvo labai plačiai naudojamos.
Bendri veikimo principai
Šios iRNR vakcinos, palyginus su iki šiol įprastinėmis vakcinomis (kurios dažniausiai turi gyvą susilpnintą ar negyvą viruso dalelę), yra greičiau ir pigiau pagaminamos, taip pat gali būti lengvai pritaikomos įvairioms viruso mutacijos. Kadangi iRNR molekulė gali būti susintetinta laboratorijoje ir tam visiškai nereikia viruso bei pakanka žinoti viruso genomo seką, tokios vakcinos gali būti labai greitai pagaminamos. Todėl vos sausio mėnesį pasirodžius SARS-CoV-2 viruso, kuris gali sukelti COVID-19 ligą, genomo sekai, buvo iškart pabandyta kurti vakciną laboratorijose, kuriose iki šiol buvo dirbama su iRNR vakcinų kūrimu.
Žmogaus organizme nėra tokio baltymo, kuris galėtų šią RNR padauginti (nuo RNR priklausomos RNR polimerazės). Taip pat mūsų organizmai nekoduoja atvirkštinės transkriptazės, kuri geba iš RNR pagaminti DNR. Dėl šių priežasčių tokios vakcinos yra itin saugios, nes labai tiksliai žinoma, kiek iRNR patenka į kūną vakcinos pagalba ir šis kiekis gali būti kontroliuojamas vakcinos suleidimo metu.
Problema su iRNR vakcinomis yra jų laikymas kuo šaltesnėmis sąlygomis (rekomenduojama -70℃). Tai reikalinga todėl, kad aplinkoje yra labai daug RNR skaidančių baltymų (RNAzių), taip pat, šiltesnėje temperatūroje per kurį laiką RNR tiesiog suyra į gabaliukus (degraduoja) ir tokia vakcina nebegebėtų pateikti pilnos informacijos apie reikiamo baltymo gamybą.
Kadangi iRNR yra tiesiog „plika“ molekulė, kuri pati negali plisti tarp ir įlįsti į ląsteles (kitaip tariant, negali infekuoti), tai buvo vienas didžiųjų vakcinos gamybos iššūkių. Tačiau paskutinį dešimtmetį ši problema buvo išspręsta bent keliais būdais. Šios SARS-CoV-2 vakcinos atveju, iRNR molekulę patalpinant į riebalų lašelį (dar vadinamą liposoma), iRNR efektyviai praeina pro mūsų ląstelių membraną. Taip iRNR patenka į citoplazmą, kurioje yra baltymus gaminantys ląstelės elementai (ribosomos, kurios pačios yra sudarytos iš baltymų ir ribosominės RNR, taip pat aminorūgštys ir už informacijos iškodavimą atsakingos transportinės RNR). Taip pat dar viena labai naudinga iRNR savybė yra ta, jog vienos iRNR molekulės užtenka tam, jog būtų pagaminama daug baltymų. Baltymo gamyba yra kartojamas procesas ir vyksta iki tol, kol ląstelės natūralūs procesai tą RNR suardo ir suskaido iki pavienių elementų, vadinamų nukleotidais.
SARS-CoV-2 iRNR vakcinos
SARS-CoV-2 vakcinai buvo pasirinkta tik maža viruso genomo sekos dalis (<4000 iš ~30000 pavienių nukleotidų), kuri koduoja viruso paviršiaus S baltymą (dar žinomas kaip spyglio baltymas; pasirinkta koduojanti iRNR yra susintetinama laboratorijoje ir nei vienoje stadijoje nėra naudojamas pati viruso dalelė). Tokį S baltymą ląstelei pagaminus citoplazmoje, šis spygliukas yra pateikiamas tos ląstelės paviršiuje. Šio proceso dėka, mūsų organizmas gali susipažinti su neįprasto, ne savo, o viruso ‘išvaizdos’ baltymu ir tam susikurti tiek antikūnus (imuninės sistemos pagaminami baltymai pagaunantys viruso daleles), tiek ląstelinę atmintį.
Kadangi šių vakcinų sudėtyje nėra jokių kitų viruso genų, viruso dalelėms neįmanoma susiformuoti ir tokia iRNR negali plisti tarp ląstelių, bei RNR nėra padauginama ląstelės viduje – viruso S-baltymą koduojanti iRNR yra galiausiai suskaidoma, o imuninis atsakas lieka (antikūnai ir imuninės atminties ląstelės išlieka).
Iki šiol iRNR vakcinos kurtos ir tyrinėjamos klinikinių tyrimų stadijose kovai prieš ŽIV, pasiutligę sukeliantį virusą (angl. rabies virus), taip pat Zikos ir gripo virusus. Tačiau SARS-CoV-2 atveju, dėka teisinių / biurokratinių procesų žaibiško pagreitinimo, buvo labai greitai duoti leidimai vakcinai testuoti ir šiuo metu turime dviejų gamintojų (Pfizer&BioNTech (Vokietija/JAV) ir Moderna (JAV)) jau patikrintas iRNR vakcinas, kurios abi pasižymi labai aukštu 90-95% efektyvumu ir dar efektyviau sustabdė sunkių ligos atvejų riziką.
„Pfizer&BioNTech“ iRNR vakcinos (95 proc. efektyvumas (tikėtina kažkur tarp 90.3-97.6 proc.)) galutinėje tyrimo fazėje dalyvavo beveik 45 000 dalyvių. Tarp pusės visų dalyvių, kurie gavo vakciną, 9 pasireiškė COVID-19 ligos simptomai ir vienam iš šių asmenų buvo sunkus ligos atvejis. Tuo tarpu tarp kitos pusės dalyvių COVID-19 ligos simptomai buvo aptikti 162 žmonėms, tarp kurių 9 susirgo sunkia COVID-19 liga.
„Moderna“ iRNR vakcinos (94.1 proc. efektyvumas) galutiniame tyrime (III fazėje) dalyvavo 30000 dalyvių, iš kurių 196 užsikrėtė SARS-CoV-2 ir tarp jų buvo 30 sunkių COVID-19 ligos atvejų. Tarp 196 užsikrėtusiųjų, 185 buvo placebo grupėje (be vakcinos) ir tik 11 užsikrėtė vakciną gavusiųjų grupėje. Visi sunkūs COVID-19 ligos atvejai (30) įvyko placebo grupėje, ir nei vieno tarp vakciną gavusiųjų.
Kaip ir visų kitų plačiai naudojamų vakcinų, šių iRNR vakcinų šalutiniai poveikiai yra nuolat stebimi ir pasitaikius registruojami. Šiuo metu yra toliau stebimi ir fiksuojami įprastiniai imuninio atsako generavimo simptomai. Pradėjus viso pasaulio skiepijimą iRNR vakcinomis, trys žmonės patyrė stiprias alergines reakcijas, po „Pfizer&BioNTech “vakcinos. Todėl šis skiepas kol kas nėra rekomenduojamas tiems, kurie įprastai turi stiprias alergines reakcijas (du iš šių trijų žmonių įprastomis sąlygomis buvo itin jautrūs įvairiems alergenams ir su savimi visada nešiodavosi adrenalino). Kadangi medicinos personalas gali padėti ištikus tokiai reakcijai, svarbu po skiepo atidžiai stebėti savo būseną ir jei pradeda reikštis alerginė reakcija – kreiptis į gydytojus, kurie jums galės padėti.
Tekstas publikuotas covidmed.lt portale, kuriame skelbiama medikų bendruomenės surinkta ir faktais grindžiama informacija apie kovą su koronavirusu.