Vis daugiau žmonių pasaulyje gyvena su svetimais inkstais, ragenomis, širdimis, plaučiais, kepenimis ar kitais transplantuotais organais bei audiniais. Žmonių, kuriems reikia persodinti vieną ar kitą organą, skaičius nemažėja ir nepakanka donorų, galinčių paaukoti organus ligoniui. Šiandien, plėtojantis naujoms technologijoms, mokslininkai vis drąsiau kalba apie dirbtinių biologinių audinių ar net organų kūrimą.
Audinių inžinerijos iššūkiai
Augantys praktinės medicinos poreikiai ir sparti ląstelės, molekulinės biologijos, medžiagų bei inžinerijos mokslų plėtra sudarė puikias sąlygas susiformuoti naujai tarpdalykinei sričiai – audinių inžinerijai. Pagrindinis jos tikslas – konstruoti audinius, organus arba jų dalis, naudojant dirbtinius karkasus ir individualaus paciento organizmo (autologines) ląsteles. Iki šiol regėjome sparčią pažangą biomedžiagų kūrimo, bioreaktorių projektavimo ar kamieninių ląstelių savybių tyrimų srityse. Tačiau, norint sukurti gamtai artimą audinį, svarbu parinkti tinkamas biosutaikomas medžiagas (natūralias ar dirbtines) ir ląstelių šaltinį, įvertinti jų augimo ir diferenciacijos ant karkasų galimybes, angiogeninių, augimo ir diferenciacijos veiksnių svarbą.
Audinių inžinerija, kaip ir kiekvienas pasiekimas ar nauja technologija, susiduria su daugybe iššūkių. Pirmiausia svarbu užtikrinti dirbtinio audinio funkcionalumą tolesnėje ateityje – išsiaiškinti, kaip toks dirbtinis audinys veiks po dešimt, dvidešimt ar daugiau metų: ar jis išlaikys savo savybes, ar jo ląstelės išliks gyvybingos, ar nesikeis jų savybės ir t. t. Audinio konstravimas dirbtinėje aplinkoje – bioreaktoriuose – neužtikrina tikslios ląstelės vietos, o sudėtingi audiniai paprastai dar yra sudaryti iš kelių ir keliolikos skirtingų rūšių ląstelių, kurios atlieka specializuotas funkcijas. Todėl, konstruojant dirbtinius audinius, svarbu užtikrinti tinkamą šių ląstelių vietą. Tai – daug pastangų reikalaujantis, lėtas, brangus ir kol kas neautomatizuotas audinio surinkimo procesas.
Vilniaus universiteto Gyvybės mokslų centro, Lazerinių tyrimų centro ir Chemijos ir geomokslų fakulteto mokslininkai, bendradarbiaudami su Vilniaus universiteto Santariškių klinikų Širdies chirurgijos centro gydytojais ir Vilniaus Gedimino technikos universiteto mokslininkais, jau keleri metai dirba šia linkme. Mokslininkai įgyvendina Lietuvos mokslo tarybos finansuojamą Nacionalinės mokslo programos „Sveikas senėjimas“ projektą „Minkštųjų audinių inžinerija: nuo ląstelės iki dirbtinio audinio“, kurio tikslas – sukurti dirbtinio bioaudinio formavimo strategiją minkštųjų audinių regeneracijai.
Dirbtinio audinio konstravimas
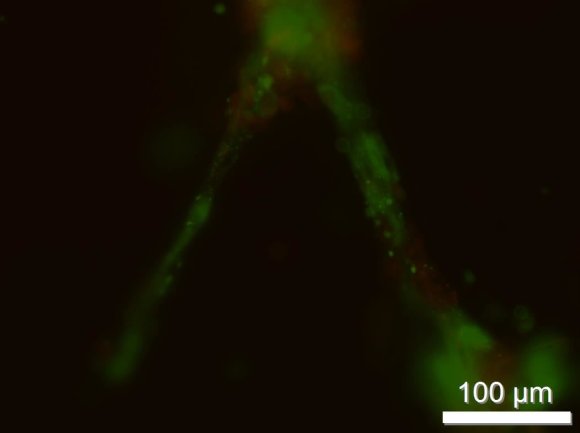
Kaip pradėti konstruoti dirbtinį audinį? Pirmiausia reikia parinkti optimalų ląstelių šaltinį. Ląstelė – unikalus darinys, savo forma prisitaikantis prie paviršiaus reljefo. Mėgintuvėlyje jos paprastai auga ant plokščio paviršiaus, todėl įgauna gana plokščią, ištemptą formą, tačiau audinyje jau sąveikauja kelių rūšių ląstelės. Jos kartu su užląsteline aplinka palaiko erdvinę struktūrą ir ląstelėms įprastą 3D orientaciją. Audinių inžinerijos tikslams mokslininkai dažniau renkasi suaugusio organizmo nepilnos diferenciacijos ląsteles. Vilniaus universiteto Biochemijos instituto mokslininkai kuria kokultūrą, sudarytą iš kelių ląstelių rūšių ir artimą audinio fiziologinei sandarai (1 pav.). Vėliau bus tiriama gautos kokultūros sąveika su užląsteline aplinka.
Kas yra užląstelinė aplinka, kuri suteikia ląstelėms erdvinę orientaciją? Organizme šią ląstelę supančią aplinką sudaro sudėtingas hidratuotas polimerinis gelis, sudarytas iš: fiziologiškai imobilizuotų baltymų, susijungusių į fibrilinį tinklą, kuris užtikrina maisto medžiagų ir metabolitų apykaitą; „tirpių“ signalinių molekulių (augimo veiksnių, chemokinų ir citokinų); membraninių baltymų, užtikrinančių tarpląstelinę sąveiką. Iš užląstelinės aplinkos ląstelės gauna informaciją, kuri valdo vyksmus ląstelių viduje, iš jos patenka maisto medžiagos, į ją išmetamos medžiagos, kurias pagamino ląstelės. Visa ši artimiausia išorinė ląstelių aplinka, prasidedanti už plazminės membranos, vadinama tarpląsteliniu užpildu. Todėl audiniuose ląstelės nuolat sąveikauja su kitomis ląstelėmis ir su tarpląsteliniu užpildu. Net tos ląstelės, kurios nesudaro kietų audinių (pavyzdžiui, kraujo ląstelės), taip pat savitai sąveikauja su kitomis ir tarpląsteliniu užpildu. Ši ląstelių sąveika valdo įvairius vyksmus: ląstelių migraciją, augimą, diferenciaciją. Nuo jų priklauso audinių ir organų trimatė struktūra, kuri susidaro gemalo vystymosi metu.
Dirbtiniame audinyje tarpląstelinį užpildą atstoja karkasas, kuris ir turi garantuoti audiniui būdingą formą, struktūrą. Jis turi tikti ląstelių auginimui ir dauginimuisi, užtikrinti tarpląstelinio užpildo formavimąsi, signalo perdavimą, augimo veiksnių ir kitų medžiagų patekimą. Karkasas turi būti nekenksmingas organizmui ir nesukelti imuninio atsako, lemiančio implantuoto dirbtinio audinio atmetimą. Taigi medžiagos, skirtos karkasų gamybai, turi būti biologiškai suderinamos ir lemti topografiniu bei mechaniniu požiūriu taikininiam organui priderintos ląstelių augimo mikroaplinkos suformavimą. Tokioms medžiagoms dar būtinas farmakologinis inertiškumas ir porėtumas, reikalingas maisto medžiagų, skirtų augančioms ląstelėms, pralaidumui.
Taip pat šios medžiagos turi būti lengvai formuojamos suteikiant joms tinkamą struktūrą, kuri užtikrintų optimalų auginamų ląstelių išsidėstymą. Jos turi būti stabilios, nekancerogeninės, lengvai sterilizuojamos, ekonomiškos ir lengvai pagaminamos. Gali būti pageidaujama, kad pagaminti ląstelių karkasai organizme iš lėto degraduotų, palikdami egzistuoti tik ant jų užaugusias ląsteles ir ląstelių suformuotą tarpląstelinį užpildą.
Viena iš šiuos reikalavimus atitinkančių medžiagų yra elastingas, mechaniškai atsparus elastomeras polidimetilksiloksanas (PDMS). Jis pasižymi geru biosuderinamumu (2 pav.), pralaidumu deguoniui, mažu paviršiniu įtempiu, cheminiu inertiškumu, lankstumu, fiziniu atsparumu. Tačiau platesnį PDMS naudojimą audiniams konstruoti kol kas riboja jo mažas mechaninis atsparumas. Šią problemą bando spręsti Vilniaus universiteto Chemijos fakulteto mokslininkai. Tyrėjai, chemiškai modifikuodami, t. y. keisdami PDMS susiuvimo tankį, bando padidinti elastomero mechaninį atsparumą.
Žiurkės audinių, į kuriuos implantuotas nestruktūrizuotas PDMS su endotelio ląstelėmis, histologiniai vaizdai, įrodantys PDMS karkaso biosuderinamumą:
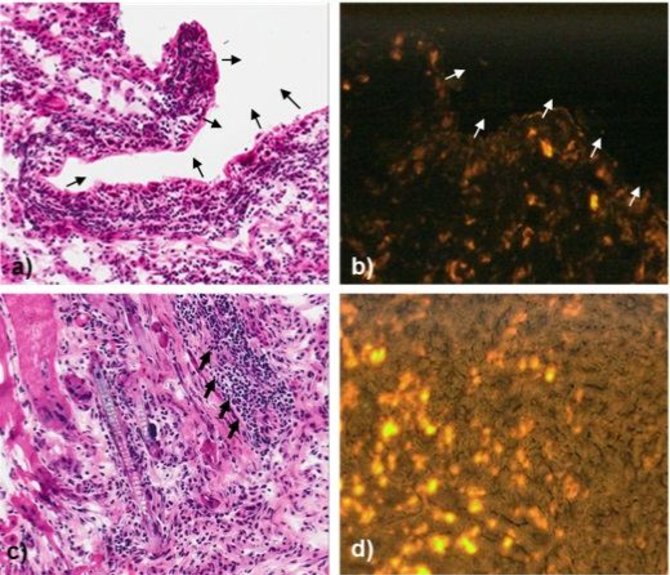
a) preparatas dažytas hematoksilinu ir eozinu (H&E), rodyklėmis parodyta implanto „guolio“ vieta;
b) nedažyto preparato vaizdas, gautas fluorescenciniu mikroskopu: švyti ant implanto užaugintos ir PKH26 dažais pažymėtos ląstelės, rodyklėmis parodyta implanto „guolio“ vieta;
c) H&E dažytas preparatas: nuo karkaso nutolęs laukas, rodyklėmis pažymėtos nebrandžios, implantuotos endotelio kilmės ląstelės;
d) nedažyto histologinio preparato, paruošto iš to paties nuo karkaso nutolusio audinio, vaizdas, gautas fluorescenciniu mikroskopu: rausvai švyti endotelio kilmės su karkasu implantuotos ląstelės, dažytos PKH26 dažais.
Mokslininkai renkasi naujus būdus ir technologijas
PDMS pasižymi ne tik mažu mechaniniu stabilumu, bet ir yra gana sudėtingai struktūrizuojamas. Kol kas tai gali daryti brangios lazerinės sistemos. Tačiau jų našumas audinių inžinerijos tikslams per mažas, o kaina – per didelė. Alternatyva lazerinėms sistemoms galėtų būti 3D spausdinimas. Ši technologija leidžia greitai gaminti reikiamos formos karkasus, netgi individualiai kiekvienam pacientui.
Pavyzdžiui, esant dideliam žandikaulio defektui, 3D spausdintuvu iš biosuderinamos medžiagos būtų galima suformuoti defektą atitinkantį kietą karkasą, jį apauginti paciento kamieninėmis ląstelėmis. Tokį darinį chirurgas implantuotų į pažeidimo vietą ir po gijimo laikotarpio žandikaulis bei veido kontūrai būtų atkurti. Todėl mokslininkai renkasi naują būdą – sujungti lanksčias fotostruktūrinamas medžiagas su 3D spausdinimo technologija. Tai leistų pigiai ir greitai formuoti karkasus biomedicinos poreikiams.
Tikimasi, kad tyrimų rezultatai ne tik bus svarbūs ateities gydymo strategijoms kurti, bet ir pagerins jau esamas metodikas. Naujomis technologijomis domisi medikai, ypač – širdies chirurgai. Jie tikisi, kad naudojant autologinėmis ląstelėmis padengtą dirbtinio perikardo struktūrą, artimą natūraliam audiniui, susidarys mažiau pooperacinių sąaugų ir sumažės pakartotinių operacijų rizika.